COMPLICACIONES QUIRURGICAS DE LA CIRUGÍA DE HERNIA DISCAL PARTE 2. (LESIONES VASCULARES )
17 febrero 2022Las complicaciones de la cirugía de hernia discal o de la cirugía de columna, no son muy expuestas por los profesionales en el momento de proponer la intervención quirúrgica de una hernia discal. La cirugía de hernia, es una cirugía estándar entre los cirujanos de columna pero no está exenta de complicaciones, que el paciente debe conocer y asumir. Estas complicaciones existen y se cumplen, así que hay que convivir con ellas y aportar a nuestro pacientes soluciones y apoyo ante ellas.
Las complicaciones vasculares en cirugía de columna son infrecuentes, pero potencialmente letales, pudiendo generar graves secuelas y menoscabos.
Las lesiones de los vasos, en este tipo de cirugía, están íntimamente ligadas a la anatomía quirúrgica de las arterias y las venas, muy próximas al raquis en todo su recorrido.
Generalidades de las complicaciones:
La incidencia y prevalencia de estas complicaciones no es bien conocido ya que no se comunican a la comunidad científica de forma regular, ni las sociedades tienen programas de comunicación. Este tipo de lesión puede ser de varias formas, como es la laceración directa, el estiramiento del vaso, con su posible rotura de la intima y producción de trombosis o la torsión del vaso. El daño que genera esta lesión puede ser directo por el sangrado, ocasionando una hemorragia y su consecuente shock o lesión isquémica en un órgano diana como el cerebro. En ocasiones estos daños pueden provocar aneurismas o pseudoaneurismas, así como fístulas vasculares que generan clínica a los días o semanas de la lesión. El tratamiento ideal de la lesión vascular es la reparación, pero en muchas ocasiones prima la vida del paciente, por el importante shock teniendo que ligar el vaso con sus subsiguientes secuelas en el órgano diana. Actualmente están teniendo especial relevancia la radiología intervencionista en la colocación de coil de embolización y stent en laceraciones.COMPLICACIONES EN LA HERNIA DISCAL CERVICAL
Lesiones en vía anterior
La vía anterior es la vía más empleada en la cirugía del cervical, tanto para patología degenerativa como para patología traumática y tumoral. Su vía esta íntimamente ligada a la vaina carotidea, situada posterior al músculo esternocleidomastoideo (ECM). La carótida a igual que la yugular interna puede lacerarse durante la vía por bisturís o tijeras, pudiendo evitarse esta lesión realizando una disección roma o con dedo para separar el ECM y llegar a la fascia prevertebral y los músculos largos del cuello. Otras causas de lesión son la tracción excesiva de los separadores, que pueden disminuir el flujo arterial y por tanto provocar una isquemia cerebral con una hemiplejia como secuela, puede provocarse también un daño de la intima o lesión de una placa de ateroma y generar una trombosis. No olvidar también al finalizar la cirugía, al quitar los separadores un desgarro venoso o arterial por una deficiente separación de los vasos. La incidencia de estas lesiones es < 1% 6,7. Hay pocas lesiones descritas de la carótida, de hecho un estudio de AO Spine sobre 17625 pacientes ,no describieron ninguna lesión, encontrado en la literatura solo 3 casos descritos. Concluyendo la infrecuencia pero siempre a tener en cuenta en el abordaje 8,9. En caso de rotura de la carótida es primordial la reparación arterial para evitar una isquemia o una reparación intervencionista. En caso de rotura de la yugular interna de no poder reparar, la ligadura no genera importantes secuelas, gracias a sus anastomosis. La lesión de la yugular externa es excepcional, se produce en abordajes anteriores muy posterior. Su ligadura es el tratamiento ideal por escasa repercusión. Se han descrito por la separación excesiva de los vasos, pseudoaneurismas de la tiroidea inferior que ocasionaron obstrucción de la vía aérea, de forma diferida. Su tratamiento ideal es el intervencionismo.Lesión de la arteria vertebral :
La lesión de la arteria vertebral (AV) es la más reportada en la literatura por varios estudios. El más reciente, presentado en el 46º Congreso CSRS del 2019 por un estudio multicéntrico de Corea del Sur 11,describe una incidencia de 0,08%, estudiando 15.582 cirugías cervicales, tanto por vía anterior como posterior, presentando 13 lesiones de la AV.Causas de la lesión vascular
El mecanismo lesionar reportado fue 8% por separación excesiva, 7% entorsión en corrección de deformidad, 23% laceración por el uso de fresas de alta velocidad, 31 % mal posición de tornillos que pasa desapercibida en la cirugía y 31 % trayectoria errónea de los tornillos durante la cirugía. La región con más incidencia de lesión fue la región C1-C2 con un 1,35% y C3-C6 con un 0,20% del total de las cirugías en las que se instrumentaron. En esta serie describen un 23% de lesión isquémica cerebral como secuelas. Otros estudios del la sociedad CSRS , sobre 163.324 cirugías, mostraron 111 casos de complicaciones vasculares (incidencia 0,07%). Las técnicas con más lesiones fueron la instrumentación posterior 32,4%, corpectomía anterior 23,4%, 11,7% disección de la región posterior, 9% discectomia anterior y 7,2% vía anterior. Mostraron secuelas neurológicas el 5,5% , exitus el 4,5 % y sin repercusión el 90% 12. Otra revisión de Guan et al 13 describe una incidencia de complicaciones vasculares del 0,18 al 0,5 % de lesiones de AV en la cirugía anterior. Esta cirugía en el 64 % fue para patología degenerativa como la hernia discal, 14% para tumores ,9 % para fracturas y el resto para pseudoartrosis e infecciones. Describen 38 lesiones de la AV, de las que 61 % la causa fue el motor de alta velocidad empleado en discectomía y en corpectomía, el 16% fue fallo de la instrumentación, el 8% separación excesiva de músculos largos y los otros casos son descompresión foraminal y del ligamento común posterior, y disección con bisturí eléctrico. Los niveles donde se producen más lesiones son C5-C6, C4-C5 y corpectomia de C6.Localización de lesiones de la arteria vertebral
Como se puede apreciar por la literatura, las causas fundamentales de la lesión de la AV es el fresado lateral excesivo de las unciformes durante la discectomia o la corpectomia en vía anterior, y mal posición de instrumentación en la vía posterior. La descompresión lateral excesiva se produce por falta de práctica en el fresado, la perdida de línea media vertebral y por anomalías anatómicas de la AV. La mal posición se ha descrito en varias localizaciones, así en la colocación de tonillo en fracturas de ondontoides, se ha descrito un caso con lesión de la vertebral en la parte superior de la odontoides al atravesar la C1, que causo hemorragia subaracnoidea craneal y exitus. El lugar más frecuente de mal posición es el segmento C1-C2 en abordaje posterior, bien en la colocación transarticular C1-C2 o la colocación pedicular de C2 y la masa lateral del C1 14. La colocación de instrumentación en masa lateral en la columna subaxial es otra región de lesión, cuando no se coloca con la angulación adecuada.Tratamiento de la lesión de la arteria vertebral
Los principios de tratamiento, inicialmente es el taponamiento, evitando un shock hemorrágico con agentes hemostáticos. Pero este tratamiento no puede considerarse definitivo por el riesgo de isquemia. Se debe intentar reparar la AV, disecando lateral los músculos largos y la apófisis transversa y liberando la arteria, se debe controlar por encima y debajo de la lesión con clips o cintas elásticas y proceder a la reparación. Hoy en día en múltiples centros, estas reparaciones se hacen por radiología intervencionista. En caso de lesión por instrumentación y no existir la posibilidad de reparación, se debe taponar y dejar el tornillo colocado, no se debe poner instrumentación en el lado contralateral, por el riesgo de una nueva lesión y un desenlace fatal 15.COMPLICACIONES EN LA HERNIA DISCAL LUMBAR
Lesiones en el abordaje anterior :
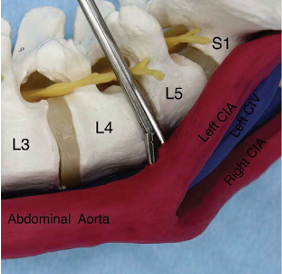
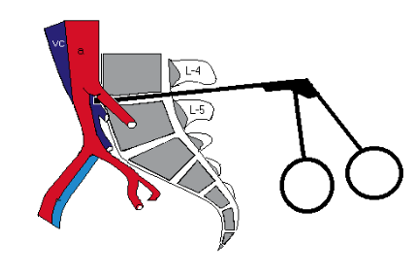
El abordaje anterior se realiza por vía transperitoneal o retroperitoneal izquierdo. Se emplea para tratamiento de los segmentos L4-L5 y L5-S1. Las estructuras vasculares expuestas son la aorta, cava e iliacas y sus ramas. Durante el abordaje hay que identificar y controlar 4 estructuras claves; la vena iliolumbar, la vena ilíaca izquierda, los vasos sacros medios y el tipo de retracción arterial a realizar. La técnica quirúrgica varía según el lugar de bifurcación arterial y venoso. Como norma general, el nivel L4-L5 se debe separar la aorta y la cava de izquierda a derechas, por la dureza y elasticidad de la aorta, ligando las segmentarias, las sacras medias y la vena ileolumbar. El segmento L5-S1 se encuentra en la bifurcación, se debe separar los vasos de forma excéntrica ligando las sacras medias.Tipos de lesiones y localizaciones
La incidencia de complicaciones vasculares con la rotura o laceración no es bien conocida, es infrecuente y las series describen tasas entre el 0%- 18%, con una morbi mortalidad muy baja. Los vasos más lesionados son las venas por su debilidad y falta de elasticidad. La más afectada es la vena iliaca común , seguido de la cava inferior y la vena ileolumbar. Las arterias más afectada es la iliaca izquierda (0- 9%) y la aorta (0,08%). No hay diferencias en cuanto las lesiones y el tipo de abordaje. El nivel con más incidencia de lesión es el L4-L5 por la retracción a realizar. El riesgo aumenta si se implantan prótesis o no, con tasas de 11,5% y 3,2% respectivamente.Tratamiento y actuación ante la lesión vascular
Las actuaciones ante una lesión aguda es el taponamiento y control del sangrado, posteriormente la reparación. En caso de imposibilidad, la ligadura generará secuelas de tipo isquémicas y de retorno venoso. Hay que prestar atención al finalizar la cirugía, revisar un eventual sangrado que hasta que no se retiran los separadores, por la compresión y taponamiento de estos, pueden pasar desapercibidas. Existen casos de lesión diferida por lesión del material protésico, que generaran sangrado o pseudoaneurismas, siendo el intervencionismo un posible tratamiento. Una lesión rara es la trombosis por compresión de los vasos por excesiva retracción, sobre todo de la arteria iliaca común izquierda. Generan isquemia de miembro inferior y suele ser diagnosticado diferidamente. Requiere tratamiento por el cirujano vascular.Lesiones en el abordaje anterolateral.
El abordaje anterolateral se emplea para lesiones del segmento L3-L4 y por encima. Se suele realizar por el lado izquierdo, debido a la visualización directa de la aorta y la protección indirecta de la arteria. Las complicaciones son similares a las expuestas en el abordaje torácico, añadiendo el riesgo de una lesión de la cava o de estructuras como el uréter. También se debe tener precaución con la lesión de la vena ileolumbar, adosada al borde del psoas 18. Se están realizando actualmente, para tratamiento de la deformidad del adulto abordajes lateral directo (XLIF), se han descrito casos de lesión por la instrumentación intervertebral de la aorta 19.Lesiones en el abordaje lumbar posterior .
Es la región anatómica con más reportes de lesiones vasculares, ya que es la región más frecuentemente intervenida y la vía más empleada. Se describen pocos casos de lesiones relacionadas con la instrumentación posterior, siendo la discectomía la causa fundamental, bien simple o asociada a la incorporación de injerto o cajas intersomáticas intervertebral 21,20. La lesión por tornillos transpediculares son infrecuentes, pero se han descrito casos por lesión posterior22. La incidencia de complicaciones vasculares está entre el 0,01% y el 0,05% (4 casos/ 8099 discectomía) , con una alta mortalidad si ocurre entre el 10-65%. Por eso reconocerlo es fundamental para la supervivencia del paciente. El nivel más afecto es el L4-L5 en el 75% de las veces ya que en este nivel los vasos se encuentran a 5mm del cuerpo vertebral, seguido del L5-S1. No hay diferencia entre la discectomía abierta y la endoscópica 23.Tipos y localización de lesión vascular posterior
Las complicaciones vasculares que más se producen por orden de mayor a menor son las fistulas arteriovenosas (66%) 25, la laceración (33%) 26 y los pseudoaneurisma (3%). El vaso más afectado es la arteria iliaca común izquierda (51,2%), vena iliaca común izquierda (23,3%), la cava (9,3%) y la aorta (4,7%). Los instrumentos que más producen estas lesiones son el discotomo y las legras intervertebrales.Factores de riesgos
Los factores de riesgo para que ocurran estas complicaciones son, tener el ligamento anterior roto, patología degenerativa previa, procesos inflamatorios retroperitoneales, que generan fibrosis de los vasos adhiriéndolos al cuerpo vertebral, discectomías amplias y de revisión.Clínica de la lesión vascular posterior
Los síntomas que se producen en la laceración son hipotensión (84,4%), taquicardia (34,4%), disminución hemoglobina (25%) , hemorragia activa visible (43,8%), dolor abdominal (15,6%), masa abdominal ( 6,3%) y distensión abdominal (18,8%). En ocasiones se puede identificar en el discotomo grasa retroperitoneal o tejido visceral, que puede hacernos sospechar la lesión. Las manifestaciones en la fistula son soplo audible (40,7%), dolor abdominal (33.3%), masa abdominal (14,8%) y signos de fallo cardiaco (14,8%) .Diagnóstico de la lesión vascular
Las lesiones vasculares pueden se agudas y emergentes o diferidas, tanto en el postoperatorio inmediato, como a los meses de la cirugía. Ante una lesión aguda lo importante es reconocer la lesión, por los síntomas, si se confirma comenzar rápidamente con el tratamiento. Podemos identificar la lesión por la visualización del sangrado intraoperatorio, pero esto ocurre sólo en el 43% de los casos. Si no es así, se debe recurrir a pruebas de imagen urgentes como la ecografía intraoperatoria o el TAC.Tratamiento de la lesión vascular posterior
El tratamiento se debe comenzar con el tratamiento del shock, con fluidoterapia y aporte sanguíneo. Cierre de la herida, voltear al paciente en decúbito supino y comenzar la laparotomía exploratoria para poder reparar la lesión . Este es el tratamiento gold estándar en pacientes inestables. Se han descrito en centros de referencia, tratamientos intervencionistas emergentes con balón cercano a la lesión, para controlar el sangrado y la reparación posterior con endoprótesis 27. En caso de pacientes estables o en lesiones diferidas el tratamiento reparador se debe realizar por radiología intervencionista 28, 29.Prevención de la lesión vascular
Los consejos para evitar esta lesión en la discectomía es la prevención. Sólo extraer los fragmentos de disco sueltos en el canal, al abrir el disco con el bisturí, sólo introducirlo 4-5 mm o introducir el discotomo sólo entre 2,5 -4 cm dentro del disco. Si quiere seguir leyendo sobre este tipo de patologías puede hacerlo en el siguiente link https://traumatologosalamanca.com/cirugia-de-columna/ o sobre la hernia discal en https://www.doctorpescador.es/hernia-discal-lumbar/SI TIENES HERNIA DISCAL Y TE DUELE LA ESPALDA CONSULTENOS, CUIDAMOS TU ESPALDA, CUIDAMOS DE TI.
#herniadiscal #traumatología # Salamanca #Zamora #Cirugíadecolumna #complicaciones.BIBLIOGRAFIA
- Netter FH. Atlas de Anatomia Humana. Masson. East Hanover , New Jersey; 2001.
- Rouviere, Henri; Delmas A. Anatomía Humana. Descritiva , Topografía y Funcional. 15a. (Masson, ed.). Paris; 2002.
- Frati P, Carbone I, Pugnetti P, Busardo FP, Fineschi V. Iatrogenic left common iliac artery and vein perforation during lumbar discectomy : A fatal case. 2019;246(2015):7-11. doi:10.1016/j.forsciint.2014.11.006
- Inamasu J, Guiot BH. Review Article Vascular injury and complication in neurosurgical spine surgery. 2006:375-387. doi:10.1007/s00701-005-0669-1
- Epstein NE, Epstein NE, Hospital NYUW, Neuroscience NYUW. Surgical Neurology International A Review of Complication Rates for Anterior Cervical Diskectomy and Fusion ( ACDF ). 2019;10(100):3-10. doi:10.25259/SNI-191-2019
- Baran Ş, Yüksel V, Hüseyin S, Güçlü O, Canbaz S. Ruptured Internal Carotid Artery Pseudoaneurysm 10 Years after Cervical Spine Surgery. 2019;35(2):111-113.
- Inamasu J, Guiot BH. Iatrogenic carotid artery injury in neurosurgery. 2005:239-247. doi:10.1007/s10143-005-0412-7
- Alimi M, Boukebir MA, Berlin CD, et al. Carotid Artery Injury in Anterior Cervical Spine Surgery : Multicenter Cohort Study and Literature Review. 2017;7:71-75. doi:10.1177/2192568216688192
- Du Y, Duan W, Chen Z, Wu H, Jian F. Carotid Artery-Related Perioperative Stroke Following Anterior Cervical Spine Surgery : A Series of 3 Cases and Literature Review X Wan-Ru. J Stroke Cerebrovasc Dis. 2019;28(2):458-463. doi:10.1016/j.jstrokecerebrovasdis.2018.10.024
- Peng CW, Chou BT, Bendo JA, Spivak JM. Vertebral artery injury in cervical spine surgery : anatomical considerations , management , and preventive measures. Spine J. 2019;9(1):70-76. doi:10.1016/j.spinee.2008.03.006
- Lee C, Hong JT, Kang DH, et al. Epidemiology of Iatrogenic Vertebral Artery Injury in Cervical Spine Surgery: 21 Multicenter Studies. World Neurosurg. 2019;126:e1050-e1054. doi:10.1016/j.wneu.2019.03.042
- Lunardini DJ, Eskander MS, Even JL, et al. Vertebral artery injuries in cervical spine surgery. Spine J. 2019;14(8):1520-1525. doi:10.1016/j.spinee.2013.09.016
- Guan Q, Chen L, Long Y, Xiang Z. Literature Review Iatrogenic Vertebral Artery Injury During Anterior Cervical Spine Surgery : A Systematic. World Neurosurg. 2019;106:715-722. doi:10.1016/j.wneu.2017.07.027
- Arslan D, Asim M, Govsa F, Kitis O. Surgicoanatomical aspect in vascular variations of the V3 segment of vertebral artery as a risk factor for C1 instrumentation. J Clin Neurosci. 2019;68:243-249. doi:10.1016/j.jocn.2019.07.032
- Belykh E, Xu DS, Yağmurlu K, et al. Repair of V2 Vertebral Artery Injuries Sustained During Anterior Cervical Diskectomy. World Neurosurg. 2017;105:796-804. doi:10.1016/j.wneu.2017.05.154
- Bydon A, Sciubba DM, Wolinsky J, Gokaslan ZL. Incidence and Clinical Significance of Vascular Encroachment Resulting from freehand placement of pedicle screwa in the thoracic and lumbar spine. Analysis of 6816 consecutive screws. Spine J.2014;39(8):683-687. doi:10.1097/BRS.0000000000000221
- Mirza AK, Ali M, Naylor RM, et al. Management of major vascular injury during pedicle screw instrumentation of thoracolumbar spine. Clin Neurol Neurosurg. 2019;163(October 2017):53-59. doi:10.1016/j.clineuro.2017.10.011
- Davis M, Jenkins S, Bordes S, et al. Iliolumbar Vein: Anatomy and Surgical Importance During Lateral Transpsoas and Oblique Approaches to Lumbar Spine. World Neurosurg. 2019;128:e768-e772. doi:10.1016/j.wneu.2019.04.252
- Safaee MM, Zarkowsky D, Eichler CM, Pekmezci M, Clark AJ. Management of aortic injury during minimally invasive lateral lumbar interbody fusion. Eur Spine J. 2018;27(s3):538-543. doi:10.1007/s00586-018-5620-2
- Jung HS, Kim DJ, Kim HS, Lee HK, Jin S, Choi N. Vascular Complications Related to Posterior Lumbar Disc Surgery. 2017;33(4).
- Postacchini R, Cinotti G, Postacchini F. Injury to major abdominal vessels during posterior lumbar interbody fusion . A case report and review of the literature. Spine J. 2019;13(1):e7-e11. doi:10.1016/j.spinee.2012.11.016
- Liu L, Li N, Wang Q, et al. Iatrogenic Lumbar Artery Injury in Spine Surgery: A Literature Review. World Neurosurg. 2019;122:266-271. doi:10.1016/j.wneu.2018.10.219
- Hasan GA, Raheem HQ, Yuser A, Al-naser LM, Sheta RA. Vascular injury in tubular lumbar microdiscectomy , case report and literature review. 2019. doi:10.1177/2050313X19851695
- Umeda A, Saeki N, Nakao M, Kawamoto M. Abdominal Aortic Injury During Vertebroplasty. 2015;40(7):1-3. doi:10.1097/BRS.0000000000000780
- Yan G, Li H, Yang G, Bhetuwal A, Liu J, Li Y. Iatrogenic arteriovenous fistula of the iliac artery after lumbar discectomy surgery : a systematic review of the last 18 years. 2019;9(6):1163-1175. doi:10.21037/qims.2019.05.12
- Jin SC, Park SW, Cho DS. Management of Proximal Iliac Artery Injury during Lumbar Discectomy with Stent Graft. 2012:227-229.
- Olcay A, Keskin K, Eren F. Iliac artery perforation and treatment during lumbar disc surgery by simple balloon tamponade. 2013;22:350-352. doi:10.1007/s00586-012-2436-3
- Moutinho M. Complete Disruption of The Iliac Vessels During Spinal Surgery With Delayed Presentation. EJVES Short Reports. 2019;43:33-36. doi:10.1016/j.ejvssr.2019.04.008
- Zitteren M Van, Fan B, Lohle PN, et al. A Shift Toward Endovascular Repair for Vascular Complications in Lumbar Disc Surgery During the Last Decade. Ann Vasc Surg. 2019;27(6):810-819. doi:10.1016/j.avsg.2012.07.019