Artrosis de cadera: las 4 claves que debes conocer
11 julio 2021La artrosis de cadera se produce por en envejecimiento de la articulación coxofemoral. La articulación de la cadera, es una de las principales afectadas por la artrosis, suponiendo una de las formas más incapacitantes de esta enfermedad. Tiene una prevalencia del 25% en personas mayores de 85 años [1], y un 40% de ellas se someten a un reemplazo mediante prótesis total de cadera a lo largo de su vida [2], aunque se está investigando sobre diversos tratamientos modificadores de la enfermedad, para emplearse en etapas más precoces.
1. ETIOLOGÍA Y FACTORES DE RIESGO DE LA ARTROSIS DE CADERA
La artrosis es una patología en la que se produce una pérdida progresiva del cartílago articular, con una reacción hipertrófica (esclerosis) del hueso subcondral, con formación de osteofitos en los márgenes articulares e inflamación de la membrana sinovial. Puede clasificarse, según su etiología, en primaria, si su causa es desconocida, afectando generalmente a varias articulaciones, o secundaria a otros procesos. Existen factores genéticos que pueden predisponer a padecer artrosis de cadera, al aumentar la frecuencia de otras patologías predisponentes, como la displasia acetabular [3]. Otros factores de riesgo son una morfología anormal de la articulación, la displasia de cadera, el pinzamiento femoroacetabular, la debilidad en la musculatura periarticular de la cadera, la lesión articular y los desagarros del labrum (https://www.doctorpescador.es/choque-femoroacetabular/) , así como otros factores generales, como la edad avanzada, el sexo femenino, el peso elevado, la raza caucásica, ciertas profesiones en las que se produzcan grandes y frecuentes cargas sobre la articulación coxofemoral, o dietas con déficit de vitamina D, K o E [4].2. SÍNTOMAS DE LA ARTROSIS DE CADERA
El síntoma más frecuente es el dolor de tipo mecánico alrededor de la articulación de la cadera, localizado en torno al área inguinal. Este dolor puede aparecer repentinamente, o bien instaurarse de forma paulatina, lo que es más frecuente. Puede existir rigidez tras el descanso, pero debe ser inferior a 30 minutos. Según progresa la enfermedad, los síntomas también empeoran, pudiendo producirse el dolor durante el reposo. El paciente refiere muy a menudo cojera y dificultad para caminar. [5].3. DIAGNÓSTICO DE LA ARTROSIS DE CADERA
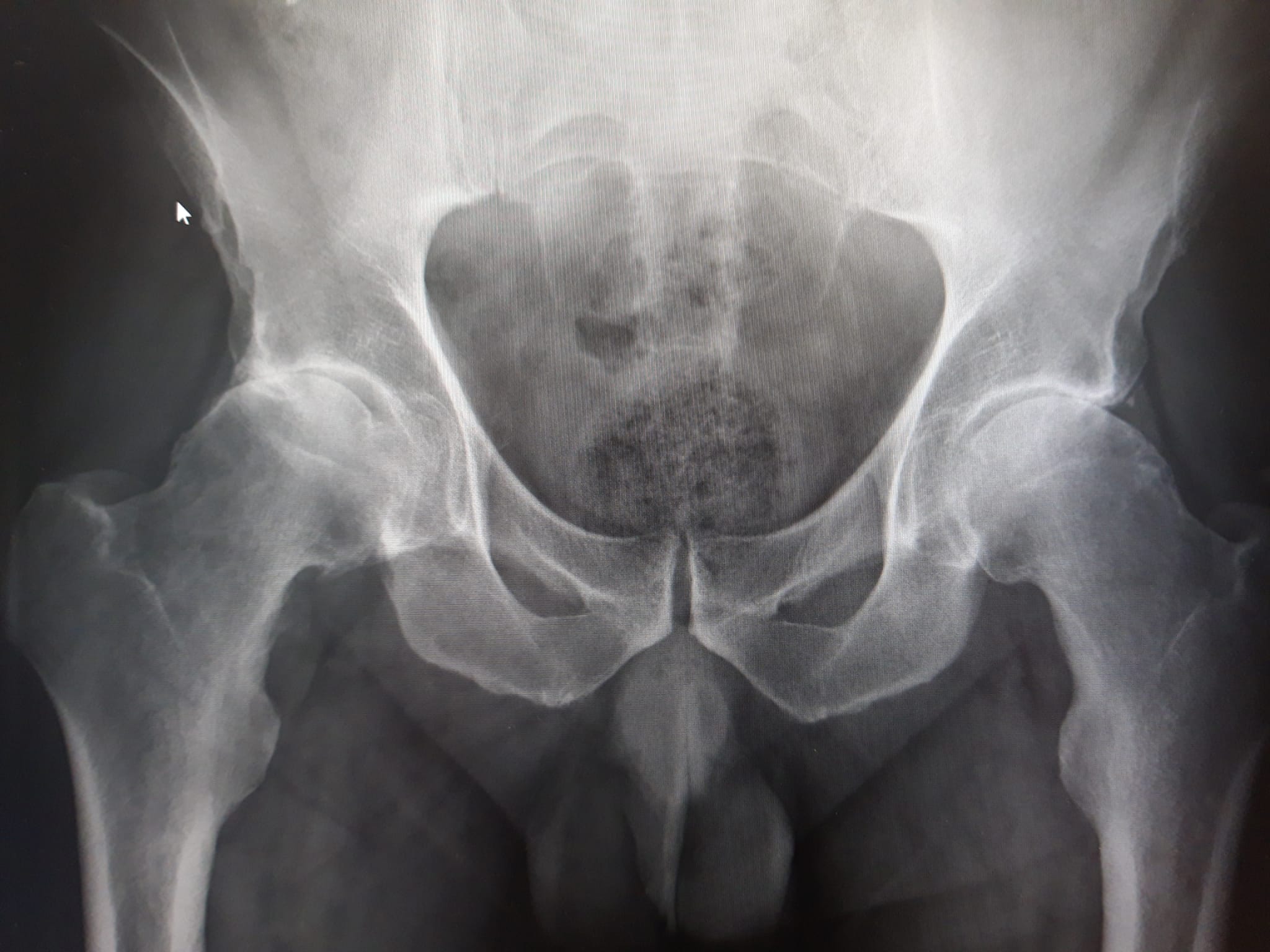
El diagnóstico de la artrosis de cadera es, fundamentalmente, clínico, basado en los síntomas del paciente y en los datos obtenidos de la exploración física. No obstante, la realización de pruebas radiológicas ayuda a confirmar el diagnóstico, siendo la más realizada la radiografía simple en proyección anteroposterior. Sin embargo, habitualmente, la aparición de signos radiológicos es más tardía que los primeros síntomas clínicos. Los principales hallazgos que se encuentran son: un estrechamiento asimétrico del espacio articular, la formación de osteofitos, esclerosis y geodas en el hueso subcondral. Además, en etapas avanzadas pueden llegar a encontrarse deformidades, subluxaciones y presencia de cuerpos libres intraarticulares, que representan fragmentos degradados del cartílago articular. Por otro lado, la resonancia magnética es más sensible que la radiología simple para visualizar patología del cartílago. Otras pruebas, como estudios de laboratorio, pese a no ser diagnósticas, pueden ser útiles en el diagnóstico diferencial con otras patologías [6].4. TRATAMIENTO DE LA ARTROSIS
El principal objetivo del tratamiento de la artrosis de cadera es reducir el dolor y mejorar la calidad de vida de los pacientes, manteniendo en lo posible la función articular. En un primer momento, el tratamiento de esta enfermedad, sin complicaciones, suele ser conservador, distinguiendo medidas no farmacológicas y farmacológicas. Entre las primeras, destacan la realización de ejercicio físico de tipo aeróbico de forma regular, que fortalezca los músculos próximos a la articulación, pero evitando los movimientos bruscos de esta. En personas con sobrepeso se recomienda adelgazar. Además, otras medidas como el uso de un calzado adecuado, la fisioterapia, la aplicación de frío o de calor y la estimulación nerviosa eléctrica transcutánea pueden ser útiles en el alivio del dolor [5].Fármacos:
En relación con medidas farmacológicas, el uso de analgésicos, como el paracetamol, es poco efectivo en la mayor parte de los pacientes, y es frecuente el empleo de AINEs, destacando la efectividad del celecoxib. Por otro lado, otros medicamentos como la glucosamina y condroitín sulfato, o ambos en combinación, parecen ser útil disminuyendo la sintomatología [7]. La administración de corticosteroides o de ácido hialurónico intraarticulares es útil a corto plazo, disminuyendo el dolor [8]. En último caso, y después de emplear los otros tratamientos farmacológicos mencionados, pueden utilizarse opioides [9].Tratamiento quirúrgico:
Finalmente, en los pacientes que no responden al tratamiento conservador, debe valorarse la realización de un manejo quirúrgico de la artrosis de cadera. Aunque se está planteando el uso de técnicas como la artroscopia de cadera, parece que esta solo es útil en casos de pinzamiento femoroacetabular, dando resultados más desfavorables en aquellos pacientes con mayor daño articular [10]. Por ello, la intervención más realizada en estos casos es la artroplastia con colocación de prótesis total de cadera. Esta técnica demuestra ser efectiva en la gran mayoría de los pacientes, con una reducción de su sintomatología y una mejora de su calidad de vida tras ella [11]. Esta intervención puede realizarse mediante diferentes abordajes, como puede ser el anterior directo, el lateral directo o el abordaje posterior, teniendo cada uno de ellos unas ventajas e inconvenientes particulares [12].Complicaciones de la prótesis de cadera:
La artroplastia de cadera, como cualquier intervención quirúrgica, tiene complicaciones. En esta cirugía, las más frecuentes son el sangrado, las complicaciones de la herida quirúrgica, que pueden requerir tratamiento quirúrgico, así como eventos tromboembólicos, déficit neurológico, daño vascular, dislocación o subluxación de la cabeza del fémur sobre el acetábulo, inestabilidad de la prótesis, fractura periprotésica, bien intra o postoperatoria, disfunción de los músculos abductores, infección articular periprotésica, osificación heterotópica al año de la cirugía, desgastes de las superficies protésicas, osteólisis alrededor de la prótesis, aflojamiento del implante, disociación del polietileno de la copa acetabular, y fractura del implante, entre otras, pudiendo llegar a fallecer el paciente como complicación más grave [13]. Puede ver la cirugía en el siguiente enlace (https://www.youtube.com/watch?v=pQGoEcc4M-0 )Futuros tratamientos:
Aunque el objetivo actual del tratamiento sea únicamente la reducción de la sintomatología ocasionada por la artrosis, se está investigando el empleo de fármacos modificadores de la enfermedad, actuando sobre la fisiopatología de la misma, como son distintos tratamientos biológicos inhibidores de la IL-1, u otros anticuerpos monoclonales como el tanezumab [14].Para seguir conociendo más patologías de traumatología puede consultar los siguientes enlaces https://www.doctorpescador.es/coxartrosis/ y https://traumatologosalamanca.com/traumatologia-cirugia-ortopedica/que-es-la-traumatologia-y-cirugia-ortopedica-traumatologia-en-salamanca/
SI TE DUELE LA CADERA CONSULTENOS, CUIDAMOS SU CADERA, CUIDAMOS DE TI.
#cadera #artrosis #prótesis #traumatólogo #Salamanca #Zamora #dolordecadera
BIBLIOGRAFIA
- Murphy LB, Helmick CG, Schwartz TA, et al. One in four people may develop symptomatic hip osteoarthritis in his or her lifetime. Osteoarthr Cartil. 2010;18(11):1372–9.
- Culliford DJ, Maskell J, Kiran A, et al. The lifetime risk of total hip and knee arthroplasty: results from the UK general practice research database. Osteoarthr Cartil. 2012;20(6):519–24.
- Lanyon P, Muir K, Doherty S, et al. Assessment of a genetic contribution to osteoarthritis of the hip: Sibling study. BMJ. 2000;321(7270):1179–83.
- Murphy NJ, Eyles JP, Hunter DJ. Hip Osteoarthritis: Etiopathogenesis and Implications for Management. Adv Ther. 2016;33:1921-46.
- Lespasio MJ, Sultan AA, Piuzzi NS, et al. Hip Osteoarthritis: A Primer. Perm J. 2018;22:17-84.
- Largo R, Herrero-Beaumont G. Artrosis. Etiopatogenia, epidemiología y clasificación. En: Alperi López M, editor. Manual SER de enfermedades reumáticas. 6ª edición. Barcelona: Elsevier España; 2014. p. 465-70.
- Xiaoyue Z, Wu D, Sang L, et al. Comparative effectiveness of glucosamine, chondroitin, acetaminophen or celecoxib for the treatment of knee and/or hip osteoarthritis: a network meta-analysis. Clin Exp Rheumtol. 2018;36(4):595-602.
- McCabe PS, Maricar N, Parkes MJ, Felson DT, O’Neill TW. The efficacy of intra-articular steroids in hip osteoarthritis: A systematic review. Osteoarthritis Cartilage. 2016;24(9):1509–17.
- Sinusas K. Osteoarthritis: Diagnosis and Treatment. Am Fam Physician. 2012;85(1):49-56.
- Mella C, Núñez A, Villalón I, et al. Artroscopía y Artrosis de Cadera: ¿Dónde están los límites? Artroscopia. 2012;19(2):81-9.
- Daigle ME, Weinstein AM, Katz JN, Losina E. The cost-effectiveness of total joint arthroplasty: A systematic review of published literature. Best Pract Res Clin Rheumatol. 2012 Oct;26(5):649–58.
- Petis S, Howard JL, Lanting BL, et al. Surgical approach in primary total hip arthroplasty: anatomy, technique and clinical outcomes. Can J Surg. 2015;58(2)128-39.
- Healy WL, Iorio R, Clair AJ, et al. Complications of Total Hip Arthroplasty: Standardized List, Definitions, and Stratification Developed by The Hip Society. Clin Orthop Relat Res. 2016;474(2):357-64.
- Berenbaum F, Blanco FJ, Guermazi A, et al. Subcutaneous tanezumab for osteoarthritis of the hip or knee: efficacy and safety results from a 24-week randomised phase III study with a 24-week follow-up period. Ann Rheum Dis. 2020;79(6):800-10.